Psychiatrie: la piste prometteuse de l’inflammation chronique

DÉCRYPTAGE – Les maladies mentales ont aussi une origine immunologique, et cela change leur prise en charge.
Schizophrénie, troubles bipolaires, dépression, trouble du spectre autistique (TSA)… Malgré des progrès dans la prise en charge des maladies psychiatriques, les résultats ne sont pas toujours au rendez-vous. Raison pour laquelle la Pr Marion Leboyer souhaite changer radicalement la façon d’aborder les troubles mentaux. Responsable du département de psychiatrie des hôpitaux universitaires Henri-Mondor (Créteil), directrice de la Fondation FondaMental créée par le ministère de la Recherche en 2007 pour soutenir la recherche sur les maladies mentales, récompensée par le grand prix Inserm 2021, elle souhaite faire de la psychiatrie une médecine de précision au même titre que la cancérologie. «Les pathologies psychiatriques sont des maladies d’origine biologique comme les autres», insiste la Pr Leboyer. Puisque l’on caractérise les tumeurs pour proposer des traitements ultra-personnalisés, pourquoi devrait-il en être autrement pour les maladies mentales?
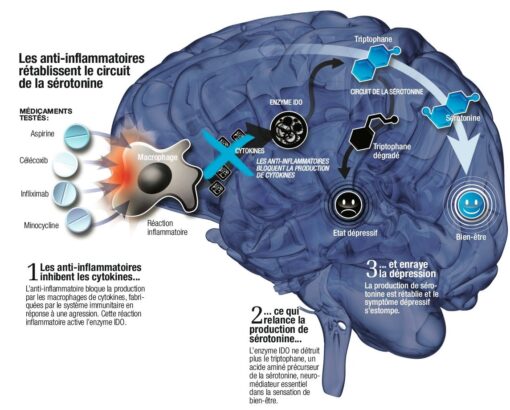
Les pathologies psychiatriques touchent des personnes ayant hérité d’un patrimoine génétique les rendant plus vulnérables aux facteurs de risque environnementaux, et qui ont été exposées de façon précoce et/ou répétée à des stress variés: infections, mode de vie urbain, maltraitance infantile, migration, prise de drogues, etc. Leur organisme produit trop de molécules inflammatoires, à l’origine d’une inflammation chronique qui finit par gagner le cerveau.
Ce risque peut démarrer dès avant la naissance: «Pendant la grossesse, toute une série de preuves épidémiologiques montre une relation entre le fait d’avoir une infection, une maladie auto-immune, un stress, etc. et le développement d’un trouble psychiatrique chez l’enfant par la suite», confirme le Dr Ryad Tamouza, chercheur et immunologiste aux côtés de la Pr Leboyer. Ces études proviennent surtout d’Europe du Nord, car des fichiers de suivi nationaux (consultations, hospitalisations) y ont été mis en place il y a une cinquantaine d’années, ce qui a permis des études rétrospectives. «Les virus pour l’instant identifiés sont banals: herpès, virus d’Epstein-Barr, grippe, etc. Il n’y a pas de virus spécifique associé au développement d’une affection psychiatrique. Suite à une infection de la future maman par l’un de ces virus et si le fœtus a un patrimoine génétique qui le rend moins apte à se défendre, cela peut générer de l’inflammation et éventuellement altérer son neurodéveloppement. La toxoplasmose est aussi reconnue comme facteur de risque de survenue de maladie psychiatrique chez l’enfant en raison du tropisme cérébral de ce parasite», poursuit le Dr Tamouza.
Psychoses auto-immunes
Chez l’enfant plus grand et chez l’adulte, le fait d’avoir été hospitalisé pour une infection ou une maladie auto-immune augmente les risques ultérieurs de développer des troubles de l’humeur ou de psychoses. On ne compte plus les études ayant trouvé une association entre marqueurs de l’inflammation (CRP, cytokines…) et dépression, troubles bipolaires, schizophrénie ou TSA.
On sait désormais qu’il existe aussi des psychoses auto-immunes. L’équipe de la Pr Leboyer, en collaboration avec l’équipe de Laurent Groc à Bordeaux, est à l’origine du concept. Il s’agit de maladies psychiatriques caractérisées par la présence d’autoanticorps dirigés contre des récepteurs de neurotransmetteurs dans le cerveau. Proches de certaines protéines de pathogènes (virus ou parasite par exemple), les structures de ces récepteurs sont «reconnues» par ces autoanticorps qui déclenchent une réponse immunitaire. «En attaquant par erreur ces récepteurs situés au niveau des synapses, les autoanticorps initialement dirigés contre les virus, les parasites, etc., empêchent la neurotransmission de se faire normalement, favorisant l’apparition de troubles psychotiques, détaille la Pr Leboyer. Nous allons démarrer en 2023 un programme hospitalier de recherche clinique pour tester l’efficacité de stratégies thérapeutiques immunomodulatrices (anti-inflammatoires, perfusion d’immunoglobulines) en plus du traitement habituel chez ces porteurs d’autoanticorps. Ces psychoses auto-immunes représentent un pourcentage non négligeable de troubles bipolaires et de troubles schizophréniques – souvent des formes très sévères – et nous espérons que ces stratégies pourront entraîner des améliorations, voire des rémissions.»
En cas de résultats positifs, tout pourrait aller très vite car ces traitements sont déjà prescrits dans d’autres affections, et bénéficient d’un bon recul. De plus, certains ont un coût très faible. «Nous venons d’obtenir un Programme et équipements prioritaires de recherche (Pepr) “Médecine de précision en psychiatrie”, de 80 millions d’euros sur cinq ans avec pour axe principal l’immunopsychiatrie, se réjouit la Pr Leboyer. Ce programme représente l’immense espoir d’avoir un jour accès à de nouveaux marqueurs diagnostiques pour identifier des sous-groupes homogènes de patients et tester l’efficacité de stratégies thérapeutiques innovantes, ciblées et plus précises.»

Par Dr Nathalie Szapiro-Manoukian www.lefigaro.fr
Les hypothèses d’une origine biochimique de la dépression ne permettaient pas de tout expliquer. L’inflammation apporte de nouveaux éléments. LightField Studios / Shutterstock
 |
 |