Des études sur des personnes décédées d’un Covid-19 grave montrent qu’il semble avoir des effets sur le cerveau similaires à ceux des maladies d’Alzheimer ou de Parkinson.
Certains patients patients COVID-19 hospitalisés signalent des symptômes neurologiques : difficultés de concentration et dépression. Selon une étude publiée dans la revue Nature, le cerveau des personnes décédées d’un COVID-19 sévère semble similaire à celui des patients atteints de maladies neurodégénératives telles que la maladie d’Alzheimer et la maladie de Parkinson note UPI.
« Le cerveau des patients décédés d’un COVID-19 sévère a montré des marqueurs moléculaires profonds de l’inflammation, même si ces patients n’avaient aucun signe clinique de déficience neurologique signalé », selon le co-auteur principal de l’étude, Tony Wyss-Coray, professeur de neurologie et sciences neurologiques à l’Université de Stanford.
Son équipe a analysé les tissus cérébraux de huit personnes décédées du COVID-19 et de 14 personnes décédées d’autres causes. Environ un tiers des patients COVID-19 hospitalisés signalent des symptômes neurologiques tels que des oublis, des difficultés de concentration et des signes de dépression.
« Nos résultats peuvent aider à expliquer la confusion mentale, la fatigue et d’autres symptômes neurologiques et psychiatriques du COVID-19 long » selon Tony Wyss-Cora.
ATLANTICO.
COVID-19 : les atteintes au cerveau soulèvent des inquiétudes
Les symptômes neurologiques de la « COVID longue » ne s’arrêtent pas à une perte d’odorat et de goût. Des chercheurs étudient l’apparition de signes de démence chez certains patients de 60 ans et plus.

L‘anxiété ainsi que des signes de psychose et de démence font partie d’une longue liste de pathologies et de symptômes persistants chez des personnes atteintes du syndrome post-COVID-19 (la fameuse « COVID longue »). Ces effets mettent en lumière la nature complexe du coronavirus, qui ne se contente pas d’attaquer les voies respiratoires.
Les données actuelles montrent qu’environ 20 % des patients de plus de 60 ans qui ont eu la COVID ont éprouvé des symptômes de démence comme des pertes de mémoire ou de la confusion. Comment cela est-il possible ? « Nous devons admettre que notre ignorance est grande. Nous ne savons pas comment ce virus parvient à affecter le cerveau, mais nous voulons le découvrir rapidement », affirme Heather Snyder, vice-présidente à la recherche scientifique à l’Association Alzheimer.
Cet organisme sans but lucratif américain s’est joint à des chercheurs provenant de plus de 30 pays — avec l’appui technique de l’Organisation mondiale de la santé — pour mettre sur pied un consortium international. L’objectif de cet imposant effort scientifique est de comprendre comment le virus de la COVID réussit à pénétrer dans le cerveau, mais surtout d’évaluer le risque qu’il y engendre, à moyen ou long terme, des atteintes durables, notamment des maladies neurodégénératives comme l’alzheimer.
Heather Snyder ne s’attend pas à ce que cette grande initiative découvre tout sur le virus et son impact sur le cerveau, mais elle espère au moins mieux saisir son rôle dans l’apparition des maladies neurodégénératives
Sur la piste des démences
Le docteur Gabriel de Erausquin, neurologue, psychiatre et chercheur dans le domaine des maladies neurodégénératives à l’Université du Texas, dirige ce consortium, qu’il a mis sur pied. Pour lui, la COVID deviendra un facteur de risque de plus dans l’apparition des démences : « Ce que nous constatons chez les patients âgés qui ont été atteints de démence après avoir eu la COVID nous inquiète. »
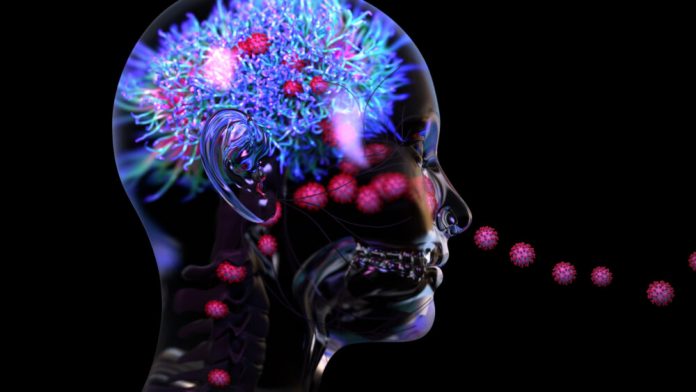
Depuis le début de la pandémie, les chercheurs ont en effet confirmé par des autopsies que le virus pénètre par la cavité nasale et s’infiltre dans les neurones jusqu’au bulbe olfactif, situé dans le cerveau, une porte d’entrée vers le reste des structures. On a démontré qu’il pourrait également faire son chemin depuis le sang jusque dans le système nerveux, car il s’attaque à la barrière hémato-encéphalique. Comme son nom l’indique, cette barrière naturelle bloque l’entrée de toxines et de pathogènes du sang vers les cellules du cerveau. Le virus de la COVID causerait une réaction inflammatoire qui la rendrait moins imperméable.
Une épidémie de problèmes neurologiques et psychiatriques
En avril dernier, le psychiatre et chercheur Max Taquet, de l’Université d’Oxford en Grande-Bretagne, a révélé dans la revue scientifique The Lancet que le tiers des quelque 250 000 survivants de la COVID qui ont participé à son étude avaient des atteintes neurologiques ou psychiatriques six mois après la maladie.
Chez les jeunes de moins de 40 ans, d’autres chercheurs ont constaté dans certains cas des effets neurologiques ponctuels : anxiété, troubles de l’humeur, myalgies, encéphalopathie et maux de tête, entre autres. Mais chez les plus de 60 ans, c’est plus grave : 40 % d’entre eux ont eu les effets mentionnés plus haut, et 20 % de plus ont commencé à présenter des symptômes de démence. « Ce que j’ai peur de voir arriver après la pandémie, c’est une hausse soudaine du nombre de cas de démence dans un horizon de deux à dix ans », s’inquiète le docteur de Erausquin.
Une perspective historique
Ce chercheur rappelle que plusieurs virus ont cet effet dit « neurotrophique », même si, par définition, ils sont respiratoires. Par exemple, on a démontré que d’autres coronavirus, comme ceux responsables de l’épidémie de SRAS (syndrome respiratoire aigu sévère) de 2003 et de celle de MERS (syndrome respiratoire du Moyen-Orient), pénètrent dans le cerveau pour déclencher de nombreux troubles, sans pour autant qu’on ait observé pour l’instant un risque accru de démence. Le virus respiratoire de l’influenza qui a causé la pandémie de grippe espagnole en 1918 serait possiblement à l’origine de l’épidémie d’encéphalite léthargique qui a suivi la grippe espagnole jusqu’en 1926. Cette maladie grave provoque des fièvres et des céphalées sérieuses, entre autres.
Ce qui inquiète également le docteur de Erausquin, c’est la démonstration en éprouvette que le virus de la COVID pénètre les neurones et cause une prolifération de la protéine « tau », une des principales anomalies constatées dans la maladie d’Alzheimer : « On se donne quatre ans pour tenter de faire des liens entre ce que l’on voit en éprouvette, dans les cellules des patients, et les signes cliniques. C’est ambitieux, mais c’est un travail essentiel. »
Une collaboration canadienne
Le Canada participera à ce consortium international. La Montréalaise d’origine Carmela Tartaglia a travaillé, avec le docteur de Erausquin, à mettre au point le protocole de recherche du consortium. Aujourd’hui médecin, professeure associée et chercheuse en neurosciences des maladies neurodégénératives à l’Université de Toronto, la docteure Tartaglia veut mettre à contribution sa cohorte de près de 100 patients ayant des symptômes neurologiques post-COVID.
En utilisant l’imagerie du cerveau et des tests cliniques, elle tentera de dévoiler les liens entre le virus et le cerveau. « Il faut être humble, on ne comprend pas encore ce qui se passe », affirme la chercheuse, qui soulève également le fait que 70 % de ceux qui ont des symptômes neurologiques sont des femmes, quel que soit le groupe d’âge. Devant tant d’inconnu, la recherche scientifique sur le virus de la COVID-19 ne fait que commencer…
L’actualité
 |
 |